Czy bakterie mogą leczyć?
Bakterie należą do najmniejszych organizmów żywych. Są wszechobecne i występują w ogromnych ilościach – ocenia się, że masa bakterii na Ziemi jest co najmniej 5 tys. razy większa niż masa wszystkich Homo sapiens! Ponad 90% bakterii żyje w glebie i w osadach oceanicznych, pomimo to większości z nas bakterie nie kojarzą się dobrze. Wiążemy je – i słusznie – z chorobami zakaźnymi, w tym tak groźnymi jak dżuma, tężec czy gruźlica. Z drugiej jednak strony bez bakterii nie byłoby serów, jogurtów, wina, octu i innych produktów fermentacji, która służy człowiekowi już od tysięcy lat.
Znaczenie praktyczne, a także względna prostota budowy to główne powody, dla których wiele gatunków bakterii to organizmy najlepiej i najpełniej poznane. Dotyczy to zarówno trybu życia, przystosowań i możliwości metabolicznych (np. zdolności do produkcji antybiotyków), jak też materiału genetycznego bakterii, który został w pełni skatalogowany już dla setek gatunków. Jest to wiedza niezwykle użyteczna, która otwiera nowe horyzonty wykorzystania tych mikroorganizmów – umożliwia bowiem świadome wprowadzenie zmian genetycznych i, co za tym idzie, nadanie bakteriom pożądanych właściwości oraz usunięcie cech niekorzystnych. Zastosowania tej praktycznej dziedziny, czyli inżynierii genetycznej bakterii, mogą być niezliczone – od procesów przemysłowych przez oczyszczanie środowiska aż do nowych leków i terapii. Szczególnie to ostatnie zastosowanie wydaje się paradoksalne: bakterie mają leczyć? jak to możliwe?
Agenci do zadań specjalnych
Jednym z największych wyzwań współczesnej medycyny są choroby nowotworowe. Choć lekarze mają do dyspozycji szeroki wachlarz metod leczenia – głównie opartych na chemioterapii i radioterapii – to wciąż w zbyt wielu przypadkach jest to wybór niewystarczający. Nowotwory to rodzaj chorób, w których bakterie mogą się szczególnie przydać. Najważniejszym zadaniem lekarza jest bowiem dobranie takiej terapii, która silnie uderzy w komórki nowotworowe, ale będzie jednocześnie jak najmniej szkodliwa dla prawidłowych komórek organizmu. Problem w tym, że te dwie grupy komórek – znajdujące się przecież w jednym organizmie – niewiele się od siebie różnią. Większość stosowanych dziś terapii niszczy co prawda nowotwór, ale uszkadza przy tym również inne, zdrowe tkanki. Kolejnym ograniczeniem obecnych metod leczenia jest niecałkowita skuteczność, czyli niezupełne usunięcie komórek nowotworowych z organizmu. Wiadomo przy tym, że jeśli nawet niewielka liczba takich komórek przetrwa terapię, to może ona dać początek kolejnym nawrotom choroby. W onkologii potrzebne jest zatem działanie jednocześnie silne i precyzyjne. Przyczyny niepełnego sukcesu „klasycznych” leków chemicznych są złożone. Jedną z nich jest fakt, że nowotwór to w istocie skomplikowana tkanka o niejednorodnej budowie. Cząsteczki leków z trudem wnikają do wnętrza nowotworu, bowiem ich dystrybucja w organizmie jest bierna – wraz z prądem krwi rozchodzą się po tkankach i wnikają do komórek.
Z pomocą mogą przyjść bakterie. Szczególnie przydatna jest ich ruchliwość, która może przezwyciężyć ograniczenia związane z biernym transportem leków w organizmie. Bakterie są w stanie pokonać bariery biologiczne na drodze do nowotworu – mogą aktywnie migrować z krwiobiegu do tkanek i przenikać do wnętrza komórek. Tę właściwość można wykorzystać do dostarczenia leczniczych białek i genów do wnętrza komórek nowotworowych. Po wniknięciu w głąb guza bakterie mogą więc pełnić rolę agenta do zadań specjalnych: sabotażysty niszczącego nowotwór od środka lub wzywającego na pomoc zdrowe komórki organizmu. Równie ważna jest zdolność bakterii do chemotaksji, czyli reagowania na sygnały chemiczne płynące z otoczenia. Odpowiednio dobrane szczepy bakterii samodzielnie kierują się do tkanki nowotworowej, a dzięki zdolnościom inwazyjnym – tym samym, które mogą być groźne w chorobach zakaźnych – są w stanie wnikać w jej głąb.
Badania na zwierzętach wskazują, że np. bakterie niektórych szczepów Salmonella gromadzą się w nowotworze co najmniej 1000 razy chętniej niż w zdrowych tkankach. Szczepy te zostały wcześniej celowo zmienione genetycznie tak, że nie wytwarzają enzymów niezbędnych do syntezy pewnych składników odżywczych. Dzięki temu po wprowadzeniu do organizmu bakterie preferują miejsca, które stanowią bogate źródło metabolitów, a takim miejscem jest właśnie tkanka nowotworowa. Tam też znajdują odpowiednie miejsce do życia, a połączenie bakterii i komórek nowotworowych może pobudzić układ odporności do działania i wywołać odpowiedź przeciwnowotworową. Co więcej, bakterie mogą namnażać się w nowotworze, tym samym zwiększając siłę i skuteczność swego działania.
Do nakierowania bakterii na nowotwór mogą również służyć unikalne warunki, jakie w nim panują. Jednym z nich jest niskie stężenie tlenu związane z niewystarczającym rozwojem naczyń krwionośnych w rosnącym guzie. Przetrwalniki pewnych bakterii z rodzaju Clostridium mogą dojrzewać wyłącznie w warunkach beztlenowych, tym samym po podaniu ich pacjentowi z nowotworem bakterie rozwiną się tylko w głębi tkanki nowotworowej i wyłącznie tam ujawnią swój chorobotwórczy potencjał. Co zrobić, gdy ten potencjał okazuje się zbyt silny? Na szczęście i w takim przypadku z pomocą przychodzi nasza wiedza na temat genetyki bakterii oraz ich podatność na zmiany genetyczne. Odpowiednie modyfikacje mogą prowadzić do obniżenia zjadliwości szczepów chorobotwórczych albo do takiego ograniczenia ich patogenności, że jest ona skierowana tylko względem komórek nowotworowych. To tzw. atenuacja szczepów bakteryjnych. Dzięki takim zabiegom jesteśmy w stanie uzyskać organizmy, które można będzie bezpiecznie podać pacjentom bez ryzyka wywołania ogólnego zakażenia – chodzi przecież o to, aby „zachorował” tylko nowotwór. Jeśli jednak lecznicza bakteria nadmiernie rozprzestrzeni się w organizmie i zacznie sprawiać zagrożenie, to będzie można odwołać się do znanego od prawie stulecia sposobu – do antybiotyków. Podatność na antybiotyki stanowi ważną zaletę terapii bakteryjnych, bo pozwala na panowanie nad losem „leku” już po jego podaniu.
Bakteryjny koń trojański
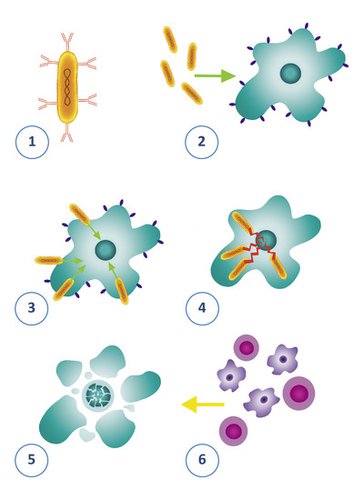
Bakteryjne terapie przeciwnowotworowe rozwijane są obecnie przez wiele grup badawczych na całym świecie, a wśród nich także przez zespół na Wydziale Biochemii, Biofizyki i Biotechnologii Uniwersytetu Jagiellońskiego w Krakowie. Nasze badania prowadzimy na szczepie bakterii Salmonella nazwanym VNP20009, który u myszy ma zdolność do wybiórczej lokalizacji w nowotworach, a jednocześnie jest bezpieczny dla reszty organizmu. Niestety, nadzieje na to, że szczep VNP20009 będzie działał podobnie u ludzi nie potwierdziły się. Przeprowadzone kilkanaście lat temu badania kliniczne z udziałem pacjentów dowiodły, że choć bakterie – nawet podane dożylnie – nie są groźne dla ludzi, to ich lokalizacja w nowotworze jest niewystarczająca. Wierzymy, że można to zmienić. Strategia, jaką wykorzystujemy, polega na takim zmodyfikowaniu bakterii, aby wytwarzały one na swej powierzchni fragment przeciwciała, które niczym celownik pomoże bakteriom trafiać w komórki nowotworowe (patrz: rysunek).
Celowanie w nowotwór to nie wszystko; bakterie Salmonella jako pasożyty wewnątrzkomórkowe ze swej natury są w stanie zakażać komórki i wnikać do ich wnętrza. Wtedy – już dzięki kolejnym modyfikacjom – nasze bakterie mogą działać niczym koń trojański, niszcząc komórkę nowotworową za pomocą jej własnych mechanizmów programowanej śmierci, tzw. apoptozy. Odbywa się to za sprawą pewnego białka, które bakterie wytwarzają dopiero wewnątrz zakażonej komórki. Dostarcza ono sygnału, który wywołuje w komórce kaskadę reakcji prowadzących do jej samozniszczenia.
Warto przy tym podkreślić, że terapia nie ma na celu kompletnego usunięcia nowotworu przy pomocy bakterii. Chodzi raczej o to, aby zaalarmować układ odporności i pobudzić go do silnej odpowiedzi przeciwnowotworowej. Sygnał zagrożenia, który jest niezbędny do wywołania alarmu, płynie już z samej obecności bakterii, a pozostałości komórek nowotworowych zapewniają dodatkową informację o naturze wroga. Tak więc to właśnie mechanizmy obronne organizmu mają doprowadzić do zniszczenia nowotworu, a dzięki odpowiedniemu pobudzeniu taka odpowiedź może być skuteczniejsza niż chemioterapia. Można porównać to do szczepionki, którą aplikujemy we wnętrzu samego nowotworu – tam, gdzie może ona zadziałać najskuteczniej.
Podsumowując, użycie bakterii przeciwko komórkom nowotworowym to wyjątkowo obiecująca koncepcja terapeutyczna, która może mieć wiele zalet w stosunku do stosowanych obecnie metod leczenia. Dzięki wyjątkowym cechom bakterii, takim jak ruchliwość i wrażliwość na sygnały chemiczne, terapie bakteryjne mogą rozwiązać jednocześnie wiele problemów związanych ze stosowaniem leków chemicznych, m.in. niewystarczające przenikanie do wnętrza nowotworu i niewielką selektywność działania. Wyjątkowe cechy mikroorganizmów dają szanse na opracowanie nowego typu terapii, w której efekt przeciwnowotworowy będzie silny, a przy tym bezpieczny dla innych tkanek organizmu.
Po 60 latach od odkrycia struktury DNA wiemy już dużo o genach i genetyce człowieka, ale jeszcze więcej o genetyce mikroorganizmów. Praktyczne korzyści z tej wiedzy widać już w wielu dziedzinach życia – m.in. w przemyśle spożywczym i farmaceutycznym – a coraz bliżej do wykorzystania tej wiedzy w szpitalach.
GMO kojarzy się z warzywami-mutantami i groźną zabawą w Pana Boga? Nic bardziej błędnego. Wszystkie szczepy bakteryjne, które być może posłużą kiedyś do leczenia to organizmy modyfikowane genetycznie, czyli właśnie GMO.


Komentarze
Tylko artykuły z ostatnich 12 miesięcy mogą być komentowane.